Trommelvliesbuisjes
Op advies van uw KNO arts wordt uw kind binnenkort verwacht voor het plaatsen van trommelvliesbuisjes. Waarschijnlijk heeft u al het een en ander gehoord over wat er tijdens de ingreep gaat gebeuren. In deze folder wordt alles nog een keer op een rijtje gezet, zodat u en uw kind optimaal voorbereid zullen zijn.
Het plaatsen van trommelvliesbuisjes is vooral bij kinderen één van de meest voorkomende chirurgische ingrepen in Nederland. Alvorens nader in te gaan op het ‘hoe’ en ‘waarom’ is het zinvol in het kort de werking van het menselijk hoororgaan te bespreken.
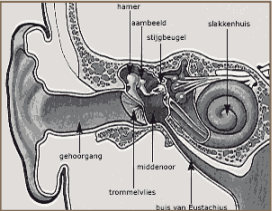
Het oor is globaal onder te verdelen in:
- De uitwendige gehoorgang
- Het trommelvlies met daarachter het middenoor. Hierin bevinden zich de drie gehoorbeentjes. Via de buis van Eustachius staat het middenoor in verbinding met de neuskeelholte
- Het eigenlijke gehoororgaan, ook wel het slakkenhuis genoemd
Geluid bestaat uit luchttrillingen. Deze trillingen komen via de gehoorgang op het trommelvlies. Het trommelvlies en de gehoorbeentjes versterken de trillingen en geleiden de trillingen naar het slakkenhuis, ook wel binnenoor genoemd. In het slakkenhuis bevinden zich de zintuig(zenuw)cellen, die de trillingen omzetten in zenuwprikkels. Deze zenuwprikkels worden via de gehoorzenuw naar de hersenen gevoerd, alwaar zij in ‘horen’ vertaald worden.
Het middenoor is onder normale omstandigheden gevuld met lucht, die dezelfde druk en samenstelling heeft als de buitenlucht. De druk wordt gehandhaafd via de buis van Eustachius. Waarom de buis van Eustachius, vooral op jonge leeftijd, vaak niet goed werkt is niet precies bekend.
Wanneer een trommelvliesbuisje plaatsen?
Indien de buis van Eustachius niet goed werkt, ontstaat onderdruk in het middenoor, waardoor het trommelvlies naar binnen wordt getrokken. Door de onderdruk kan het slijmvlies in het middenoor geïrriteerd raken en vocht afscheiden waardoor het middenoor gevuld raakt met vocht in plaats van met lucht. Dit wordt ‘OME’ (‘Otitis Media met Effusie’) genoemd, maar ook wel ‘lijmoor’ of ‘glue ear’, vanwege de stroperige samenstelling van het vocht. Hierdoor kunnen klachten ontstaan van een vol drukkend gevoel in het oor en soms van pijn; hevige pijn kan veroorzaakt worden door een ontsteking van dit vocht (middenoorontsteking). Tevens treedt gehoorverlies op, omdat de geluidstrillingen door de aanwezige vloeistof gedempt worden. Ook kan het gedrag van uw kind veranderen: het kan gaan schreeuwen en in zichzelf gekeerd raken. Bij kinderen tussen de twee en zes jaar komt deze aandoening veelvuldig voor; de afwijking is bijna altijd dubbelzijdig. Vaak treedt binnen enkele weken tot maanden spontaan genezing op zonder dat blijvende schade ontstaat. Indien de afwijking echter langer blijft bestaan of veelvuldig aanleiding geeft tot oorontstekingen, hinderlijk gehoorverlies en/of langdurige klachten van afwijkend gedrag, kan een tijdelijke beluchting van het middenoor via een trommelvliesbuisje zinvol zijn. Een trommelvliesbuisje heeft als doel een open verbinding te bewerkstelligen tussen middenoor en uitwendige gehoorgang, opdat via het buisje lucht in het middenoor komt. Er is geen alternatief om de functie van de buis van Eustachius te verbeteren.
Er bestaat een nauw verband tussen bovenste luchtweginfecties, zoals neusverkoudheid en een niet goed functionerende buis van Eustachius. Voordat een trommelvliesbuisje geplaatst wordt, dienen andere oorzaken voor terugkerende bovenste luchtweginfecties, zoals een vergrote neusamandel en/of een ontsteking van de neusholte en neusbijholten uitgesloten of behandeld te worden. De aandoening kan, alhoewel duidelijk minder frequent, ook op volwassen leeftijd voorkomen.
Wat is een trommelvliesbuisje?
Een trommelvliesbuisje is een buisje, meestal gemaakt van kunststof, met de grootte van een ‘halve luciferkop’. De doorsnede is ongeveer anderhalve millimeter en de lengte varieert van drie millimeter tot twaalf millimeter. Er zijn verschillende typen, die in vorm, afmeting en kleur kunnen variëren. Een veel gebruikt type is hieronder afgebeeld.

Zo ziet een trommelvliesbuisje er uit. De grootte is af te leiden uit de mee gefotografeerde luciferkop.
Hoe wordt een trommelvliesbuisje geplaatst?
Onder algehele verdoving (jonge kinderen) of plaatselijke verdoving (volwassenen) wordt een kleine snede (drie millimeter) gemaakt in het trommelvlies.
Dit geschiedt met behulp van microchirurgische technieken.
Indien algehele verdoving wordt toegepast, dient de patiënt tevoren nuchter te zijn. De ingreep is kortdurend en vindt in het algemeen poliklinisch of in dagbehandeling plaats. Nadat zonodig het vocht uit het middenoor is gezogen, wordt het buisje als een boordenknoopje in het sneetje van het trommelvlies geplaatst; het ene uiteinde steekt in het middenoor terwijl het andere uiteinde zich in de gehoorgang bevindt.
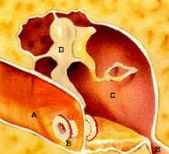
A: Uitwendige gehoorgang
B: Trommelvliesbuisje
C: Middenoor
D: Gehoorbeentjes
E: Buis van Eustachius
Oorpijn na de ingreep is niet gebruikelijk, pijnstilling is dan ook zelden nodig. Eenmaal thuis kunt u eventuele pijn het beste behandelen met paracetamol zetpillen. Deze kunt u van te voren halen bij drogist of apotheek. De pijn na het plaatsen van middenoorbuisjes valt meestal erg mee. Vaak is een eenmalige gift paracetamol voldoende. U kunt hiervoor de volgende hoeveelheden aanhouden:
- ½ - 2 jaar: zetpil 120 mg
- 2 - 6 jaar: zetpil 240 mg
- vanaf 6 jaar: zetpil 500 mg
Direct na de behandeling zijn de meeste klachten verdwenen. De eerste dagen na de ingreep kan er soms nog wat vocht uit de gehoorgang komen. Men kan beter geen watje of gaasje in het oor dragen. Dit belemmert een goede beluchting van de gehoorgang en het middenoor en kan daardoor de genezing vertragen.
Hoe lang moet een trommelvliesbuisje blijven zitten?
Een trommelvliesbuisje blijft enkele maanden tot soms wel enige jaren ter plaatse. Het buisje wordt na die periode spontaan door het trommelvlies naar de gehoorgang toe uitgestoten, waarna het gaatje in het trommelvlies zich, op een enkele uitzondering na, vanzelf sluit.
Bij een groot deel van de kinderen is het plaatsen van een trommelvliesbuisje slechts éénmaal nodig. Bij de overigen moet de procedure meermalen herhaald worden, omdat de functie van de buis van Eustachius nog niet hersteld is. Over het algemeen blijkt dat de functie van de buis van Eustachius na het zevende levensjaar verbetert, zodat het opnieuw plaatsen van buisjes dan niet meer nodig is.
Antwoorden op enkele veel gestelde vragen
Wat moet je doen als een oor met een trommelvliesbuisje ‘loopt’?
Het is niet ongebruikelijk dat er bij patiënten met een trommelvliesbuisje een ‘loopoor’ ontstaat. Meestal geneest dit loopoor spontaan binnen enkele dagen tot een week. Indien het oor na één week nog niet droog is, kunnen oordruppels en/of antibiotica worden voorgeschreven.
Kunnen trommelvliesbuisjes aanleiding geven tot schade op latere leeftijd?
Tot op heden zijn er geen aanwijzingen dat kinderen, zelfs indien het meermalen nodig is om een trommelvliesbuisje te plaatsen, blijvende schade daarvan aan trommelvliezen of gehoororgaan ondervinden.
Mag iemand met trommelvliesbuisjes water in de oren krijgen?
Een trommelvliesbuisje heeft een dermate kleine doorsnede dat alleen water onder hoge druk of water waarvan de oppervlaktespanning verlaagd is (shampoo/doucheschuim) naar binnen kan dringen. Zwemmen wordt door de meeste artsen zonder bescherming toegestaan maar onderwater zwemmen wordt ontraden. Sommige artsen adviseren wel beschermende maatregelen, zoals het gebruik van vette watten of het dragen van oordoppen.
De eerste week na het plaatsen van een buisje wordt aangeraden nog niet te gaan zwemmen, omdat het trommelvliesbuisje die tijd nodig heeft om goed vast te gaan zitten.
Mag iemand met trommelvliesbuisjes vliegen?
Iemand met trommelvliesbuisjes mag gewoon vliegen. Er zullen aanmerkelijk minder klachten bij dalen en stijgen optreden dan gewoonlijk, omdat de buisjes drukveranderingen in het middenoor volgen.
Welke complicaties zijn te verwachten?
Het directe risico van het plaatsen van een trommelvliesbuisje is gehoorverlies, maar de kans hierop is nagenoeg nihil. Andere complicaties zijn een loopoor (reeds op deze pagina beschreven) en het niet dichtgroeien van het trommelvlies nadat het buisje is uitgestoten (in 2% van de gevallen). De complicaties van het plaatsen van trommelvliesbuisjes moeten worden afgewogen tegen de gevolgen van het niet behandelen.
Wat zijn de gevolgen van langdurige niet-behandelde OME?
De gevolgen van langdurig niet-behandelde OME zijn nog steeds een onderwerp van studie (het ‘KNOOP-project’ in Nijmegen). Deze gevolgen kunnen zijn: leer-, spraak-, school- en gedragsproblemen als gevolg van een tijdelijke slechthorendheid. Voorts kunnen blijvende trommelvlies- en middenoorbeschadigingen optreden.
Voorbehoud
Als uw kind ziek is (temperatuur hoger dan 38,5° C), of als een broertje of zusje een infectieziekte heeft – rode hond, mazelen, bof of roodvonk bijvoorbeeld – kan de behandeling helaas niet doorgaan. We verzoeken U de behandeling dan af te bellen via telefoonnummer (0341)435832 en een nieuwe afspraak te maken, zodra het kind hersteld is. U kunt hiervoor bellen naar poli KNO telefoonnummer (0341)463566.
Informatie en toestemming
In Nederland zijn wetten. Een wet is een soort regel. In een wet staat geschreven wat wel en wat niet mag. Er zijn veel soorten wetten. Deze wetten staan opgeschreven in een wetboek. Er is ook een speciale wet voor zieke mensen in het ziekenhuis. Deze wet heet de WGBO.
WGBO
WGBO betekent: Wet op de Geneeskundige Behandelings Overeenkomst.
In deze wet staat onder andere geschreven dat zieke mensen recht hebben op informatie en dat ze toestemming moeten geven voor een behandeling. Voor kinderen is de wet net iets uitgebreider en hangt het toestemming geven af van je leeftijd. Er zijn drie leeftijdsgroepen:
- 0-12 jaar
- 12-16 jaar
- 16 jaar en ouder
0-12 jaar
Aan jou en aan je ouders moet verteld worden wat er aan de hand is, en wat er aan gedaan kan worden. Je ouders moeten die toestemming geven voor een behandeling of onderzoek.
Wat als je het niet met je ouders eens bent?
Er zal geprobeerd worden jou alles uit te leggen en er zal ook naar jou geluisterd worden, maar het zijn uiteindelijk je ouders die beslissen.
12-16 jaar
De wet zegt: zowel jij als je ouders hebben recht op informatie. Zowel jij als je ouders moeten toestemming geven voor een behandeling of onderzoek. Zowel jijzelf als je ouders mogen het medisch dossier inzien. Wettelijk gezien moet jij dus toestemming geven, maar het kan ook gewoon fijn zijn om je ouders te laten beslissen.
Wat als je het niet met je ouders eens bent?
Allereerst is het belangrijk dat je samen met de dokter en je ouders in gesprek gaat en blijft en dat geprobeerd wordt er samen uit te komen. Lukt dit echt niet, dan zal de dokter eerst bekijken of de behandeling of onderzoek noodzakelijk is en eventueel uitgesteld kan worden tot na je
16e jaar. Mocht uitstel niet lukken dan zal de dokter beoordelen of hij vindt dat jij alles snapt en of je oud en wijs genoeg bent om zelf te beslissen. Dan zal de dokter naar jou luisteren.
16 jaar en ouder
Als je 16 jaar en ouder bent, dan heb jij alleen recht op informatie, alleen jij beslist of je een behandeling wel of niet wilt, alleen jij mag het medisch dossier inzien.
Volgens de wet hebben je ouders geen recht op informatie, maar als jij geen bezwaar hebt, zullen zij ook uitgebreid geïnformeerd worden.
Hebben je ouders op dit gebied nu niets meer te zeggen?
Het is een feit dat de beslissing nu aan jou is, maar het is goed om bepaalde zaken met je ouders te bespreken, het kan soms om moeilijke beslissingen gaan en dan is samen beslissen vaak makkelijker.
Vragen rond WGBO
Als je nog vragen hebt over de WGBO, dan kan je:
- je vraag stellen aan de verpleegkundige
- je vraag stellen aan de dokter
- kijken op internet: www.kindenziekenhuis.nl, www.jadokterneedokter.nl
Voorbereidingen
Nuchter zijn
Uw zoon/dochter krijgt voor de operatie een vorm van algehele anesthesie (narcose). Hiervoor is het van belang dat uw kind nuchter op de operatieafdeling komt. Dit is nodig om te voorkomen dat uw kind gaat overgeven tijdens de procedure.
Nuchter komen houdt in dat uw kind vanaf 24.00 uur (12 uur ’s nachts) niet meer mag eten. Wel mag uw kind tot 06.00 uur (6 uur ’s ochtends) drinken in de vorm van water, thee of ranja.
Mocht er reden voor zijn, dan zal de anesthesioloog een andere afspraak met u maken ten aanzien van het nuchter zijn. Hij zal u daarover persoonlijk informeren.
Plassen
We verzoeken u uw kind thuis vast te laten plassen.
Temperatuur
Wilt u de temperatuur van uw kind opnemen?
Geen sieraden en nagellak
Eventuele oorbellen en andere sieraden kunnen het best worden thuisgelaten. Nagellak dient verwijderd te worden, omdat men tijdens de ingreep de kleur van de nagels moet kunnen zien.
Kleding
Doe uw kind gemakkelijk zittende kleding aan.
Fopspeen etc.
Neem eventueel ook een fopspeen, knuffel of flesje mee.
Melden
U wordt tussen 7.30 uur en 8.30 uur, of een andere afgesproken tijd, met uw kind verwacht bij de Poliklinische Operatie Kamers, die zich bevinden op de begane grond, gang C, looproute 0.66.
Wachtruimte
Omdat er in de wachtruimte, tevens speelkamer, voor meerdere personen te weinig plaats is, kan slechts één van de ouders hier mee naar binnen. Als uw kind aan de beurt is, wordt het opgehaald door een P.O.K. assistente.
Eén van de ouders mag mee naar de operatiekamer. Daarna gaat de ouder naar de speelkamer.
Operatiekamer
In de operatiekamer krijgt uw kind een kapje op de mond of een prikje in de handrug. De soort van verdoving is afhankelijk van wat er van tevoren met de anesthesist is afgesproken.
Uitslaapkamer
Na de ingreep gaat het kind van de operatiekamer naar de uitslaapkamer. Als het kind wakker begint te worden, wordt de ouder opgehaald om verder bij het kind aanwezig te blijven. De kinderen mogen na ongeveer een uur naar huis.
Weer thuis
De dag na de ingreep mag uw kind gewoon weer naar school. Na 10 dagen mag er wel weer water in het oor komen, dus ook zwemmen is dan weer toegestaan.
Controle
Controle door de KNO-arts vindt plaats tijdens het spreekuur, vijf weken na de ingreep, tenzij anders wordt afgesproken. U kunt hiervoor een afspraak maken bij het Afsprakenbureau, telefoon (0341) 463890.
Voor verdere informatie kunt u terecht op de site van ziekenhuis St Jansdal: www.stjansdalkids.nl
Voor de kinderen
Een dagje naar het ziekenhuis
Voor het plaatsen van trommelvliesbuisjes
Je krijgt een armbandje om met jouw naam erop.

Daarna mag je in de wachtkamer spelen, tot je aan de beurt bent.

Je gaat dan naar een andere kamer. Sommige kinderen krijgen een kapje op je mond. Hier moet je in blazen. Andere kinderen krijgen een klein naaldje in de hand. Wat je ook krijgt, je
valt dan zo in slaap.

Als je weer wakker bent, kan het zijn dat je last hebt van je oren. Dat hoort erbij en gaat weer over. Omdat je zo flink bent geweest, mag je daarna een kleurplaat uitzoeken. Nu mag je weer naar huis.
Beterschap!
Slotwoord
Heeft u na het lezen van deze brochure nog vragen, dan kunt u op werkdagen, tijdens spreekuren, telefonisch contact opnemen met de afdeling Keel-, Neus- en Oorheelkunde via telefoonnummer (0341) 463566.

