Binnenkort ga je naar het ziekenhuis voor een mictiecystogram. Dat is een onderzoek waarbij we een serie röntgenfoto’s van je blaas en urinewegen maken.
Met een mictiecystogram kan de dokter onderzoeken wat de oorzaak is van jouw klachten.
Mictie = het stromen van urine (plas)
Cysto = blaas
Gram = zichtbaar maken
Mictiecystogram betekent dus dat we met een serie röntgenfoto’s zichtbaar gaan maken of er urine terugstroomt van je blaas naar je nieren. De foto’s maken we:
- Tijdens het vullen van je blaas
- Tijdens het plassen (het legen van je blaas)
Op de foto’s bekijken we ook de vorm van je blaas, je blaasuitgang en je urinebuis. We zien dan of daar iets mee aan de hand is. Soms maken we een mictiecystogram na een operatie. We bekijken dan hoe je blaas eruit ziet.
Je krijgt voor dit onderzoek een slangetje in je plasgaatje. We noemen dit een katheter.
Er mag iemand bij je blijven tijdens het onderzoek. Je vader, moeder of iemand anders die je graag bij je wil hebben. De persoon die met jou mee gaat, moet een loodschort dragen. Dat beschermt hem of haar tegen de röntgenstralen. Je moet namelijk niet onnodig met zulke stralen in contact komen.
De duur van het onderzoek is vooraf moeilijk te voorspellen. Dit ligt er namelijk aan hoe snel je na het onderzoek kunt plassen.
Je nieren, urinewegen en blaas
Een nier is ongeveer zo groot als je eigen vuist. Je hebt er twee. Ze zitten aan de achterkant in je buik. Links en rechts van je wervelkolom. Zet je handen maar eens in je zij. Onder die plek zitten je nieren.
Wat doen je nieren? Ze werken als een soort zeef. Al je bloed stroomt er doorheen. Je nieren filteren je bloed schoon.
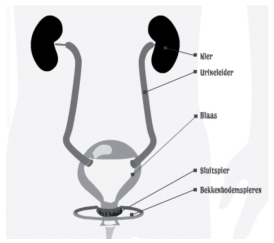
In je bloed zitten voedingsstoffen, maar ook afvalstoffen. Je nieren halen die afvalstoffen eruit. Ook halen ze het vocht uit je lichaam dat je niet nodig hebt. Dit vocht en de afvalstoffen vormen samen je urine/plas.
Vanuit je nieren gaat de urine via de urineleiders naar je blaas. Je blaas is een soort stevige ballon. Je blaas zit onder in je buik en vangt de urine op. Als je blaas vol is moet je plassen, dan stroomt de urine via de urinebuis uit je lichaam.
Op de kinder- en tienerafdeling
Op de dag van het onderzoek meld je je op de kinder- en tienerafdeling. Hier krijg je een slangetje in je plasgaatje. Dit wordt gedaan door een dokter of een verpleegkundige. Dit gaat als volgt:
- De dokter/verpleegkundige maakt je plasgaatje schoon met watjes en water. Als meisje moet je hiervoor je benen een beetje uit elkaar doen en je knieën iets naar buiten laten vallen.
- De dokter/verpleegkundige schuift het slangetje voorzichtig naar binnen. Dit slangetje noemen we een katheter. Er zit wat glijmiddel op het slangetje. Het helpt als je rustig ademhaalt en je buik en benen zo slap mogelijk houdt. Er zijn verschillende soorten slangetjes. De dokter/verpleegkundige kiest het slangetje wat het beste bij jouw lichaam past.
- Als het slangetje goed zit, wordt hij goed vastgeplakt op je bovenbeen.
- Daarna mag je je kleding weer aan doen en ga je naar de afdeling radiologie.
Hoe werkt een röntgenapparaat?
Het röntgenapparaat maakt foto’s met behulp van röntgenstralen. Dat zijn een soort sterke lichtstralen. Röntgenstralen kun je niet zien. Je voelt ze ook niet. Maar ze gaan dwars door je kleren en je huid heen.
Van botten kan je goed röntgenfoto’s maken omdat ze hard en stevig zijn. Je ziet dan een mooie witte afdruk op de röntgenfoto. De organen in je buik zijn zacht en soepel. Als je een gewone röntgenfoto van je buik zou maken zou je niet veel zien, alles is dan grijs, omdat röntgenstralen door je organen heengaan. Net als door je kleren.
Om je blaas en nieren goed zichtbaar te maken, gebruiken we contrastvloeistof. Want daar komen de röntgenstralen niet doorheen.
|
Voor ouder(s): Bent u (misschien) zwanger? Geef dit dan aan vóór het onderzoek op de röntgenafdeling. U mag er wel bij zijn als uw kind op het bed gaat liggen, maar niet als we de mictiecytogram maken. U kunt dan vanachter een glaswand meekijken. U kunt eventueel een ander vertrouwd persoon meenemen om bij uw kind te blijven. |
Het mictiecystogram
De dokter die het onderzoek doet, noemen we een radioloog. Dat is een specialist in röntgenonderzoek. Hij maakt de foto’s en wordt geholpen door een laborant.
We vertellen steeds wat we doen. Je mag altijd vragen stellen als je meer wilt weten of als iets onduidelijk is.
Alle mensen die in de onderzoekskamer aanwezig zijn, dragen een loodschort. Als ze dat niet aanhebben gaan ze tijdens het maken van de foto’s achter een glazen wand staan. Daar gaan geen röntgenstralen doorheen.
Bij dit onderzoek moet je je broek of rok en je onderbroek uittrekken. Je ligt op je rug op een onderzoekstafel. Eén van je ouder(s) mag bij je blijven staan.
Boven de tafel hangt een röntgenapparaat. Het is groot en kan alle kanten op bewegen. Naast de onderzoekstafel staat een standaard met een fles met contrastvloeistof.
Hoe komt de contrastvloeistof in je blaas?
- Als je op de onderzoekstafel ligt, sluiten we het slangetje aan op de contrastvloeistof. De vloeistof stroomt vanzelf door het slangetje je blaas in. Op een tv-scherm zie je hoe je blaas langzaam volloopt. Je krijgt hetzelfde gevoel als wanneer je moet plassen. Als je blaas vol is, maken we een aantal foto’s.
- Daarna moet je alle contrastvloeistof weer uitplassen. Je plast dan langs het slangetje. Je mag hierbij staan. Grotere jongens krijgen hiervoor een fles, grotere meisjes een opvangbakje. Als je het prettig vindt, kan je een handdoek voor je houden wanneer je plast. Dan voel je je misschien minder bloot.
- Tijdens het plassen maken we opnieuw foto’s van je blaas en urinewegen. Als er voldoende foto’s zijn en je blaas is leeg, dan is het onderzoek klaar.
- Tot slot haalt de dokter het slangetje weer uit je plasgaatje.
Na het mictiecystogram
Je kleedt je aan en je kunt direct naar huis. Je mag alles doen wat je voor het onderzoek ook mocht. Je krijgt een recept mee voor een medicijn, antibiotica, dat moet je een aantal dagen na het onderzoek slikken. De antibiotica zorgt ervoor dat je geen blaasontsteking krijgt. Indien je al onderhoudsantibiotica gebruikt dan moet je de dag voor, de dag van, en de dag na het onderzoek, de onderhoudsantibiotica tweemaal daags in plaats van de normale eenmaal daagse dosering nemen.
De uitslag
De dokter zal de uitslag telefonisch of op het spreekuur in het ziekenhuis met jou en je ouders bespreken. De secretaresse maakt hiervoor een afspraak.
Bijwerkingen
Na het mictiecystogram kan plassen een beetje anders voelen, door de katheter die in je plasgaatje heeft gezeten. Dit gaat vanzelf weer over.
Tips
- Neem één van je ouder(s)/verzorger(s) mee naar het onderzoek. Hij of zij kan je helpen als je het spannend vindt. Hieronder staan meer tips. Bespreek van tevoren wat jij graag wilt.
- Doe je ogen dicht en probeer aan iets leuks te denken.
- Probeer van tevoren zoveel mogelijk te ontspannen: doe samen een ontspanningsoefening. Bijvoorbeeld afwisselend spieren aanspannen en ontspannen. Een medisch pedagogisch zorgverlener kan je daarbij helpen.
- Als je niet zoveel bezig wilt zijn met wat er tijdens het onderzoek gebeurt, neem dan je lievelingsspeelgoed, een knuffel, (voor)leesboek of mobiele telefoon mee om muziek te luisteren of spelletjes op te doen.
- Bedenk met je ouder een verhaal of maak vakantieplannen.
- Rustig ademhalen helpt jou.
- Diep inademen door je neus, tot drie tellen en dan weer uitblazen.
- Misschien vind je het fijn om een hand vast te houden. Of om je te laten masseren of zachtjes op je huid te laten kriebelen.
- Heb je een MijnIdee*? Laat dan zien hoe jij het graag wilt.
- Als je iets wilt weten of iets niet snapt, mag je het altijd vragen.
* MijnIDee is een ID kaart waarin je kunt opschrijven wat jou helpt bij een medisch onderzoek. Je laat het aan de mensen in het ziekenhuis lezen als je dat nodig vindt, bijvoorbeeld voordat er een bloedafname plaatsvindt. De ziekenhuis medewerkers kunnen dan rekening houden met jouw wensen, zonder dat je het steeds weer hoeft te zeggen. De medisch pedagogisch zorgverlener kan je hier meer over vertellen.
Voor ouders: voorbereiding en begeleiding
Hoe kunt u uw kind voorbereiden?
Hieronder staan algemene adviezen. U kunt zelf inschatten wat bij uw kind past.
- Kies een rustig moment voor de voorbereiding. Bijvoorbeeld niet vlak voor het slapen gaan. Zorg dat er tijd is voor uw kind om vragen te stellen.
- Begin bij jonge kinderen niet te vroeg met voorbereiden. Ze hebben een ander tijdsbesef dan volwassenen. Jonge kinderen leven in het ‘hier en nu’. Een paar dagen van tevoren is meestal vroeg genoeg. Zorg wel dat er voldoende tijd is om er nog eens op terug te komen. Herhaling is belangrijk. Bij oudere kinderen kunt u wat eerder beginnen.
- Laat uw kind de informatie navertellen aan uzelf of aan anderen. Zo merkt u of alles begrepen is.
Wat vertelt u en hoe?
- Kies woorden die uw kind begrijpt, vertel zo eenvoudig mogelijk. Sluit aan bij zijn/haar belevingswereld.
- Vraag wat uw kind al weet over het onderzoek.
- Gebruik positieve woorden vooraf, tijdens en na medische handelingen. ‘Ik ben bij je en zal je helpen’ of ‘goed gedaan’. Negatieve woorden zijn woorden als ‘bang’, ‘pijn’, ‘spannend’, ‘angst’ en ‘naar’ of ‘vervelend’. Deze woorden hebben een negatieve klank en die werkt door bij uw kind als angst en stress.
- Vertel alleen over wat uw kind bewust meemaakt tijdens het onderzoek. Dus over alles wat het ziet, voelt, hoort, ruikt en proeft.
Hoe kunt u uw kind begeleiden?
Ga met uw kind mee naar het onderzoek. Of vraag een ander vertrouwd persoon om mee te gaan. Dat geeft steun en veiligheid. U kunt voor afleiding zorgen. Bespreek thuis al hoe u dat het beste kunt doen.
Neem lievelingsspeelgoed, een knuffel, (voor)leesboek of mobiele telefoon mee om muziek te luisteren of spelletjes op te doen.
U mag verwachten dat we tijdens het onderzoek duidelijk vertellen wat er gebeurt. Stel gerust vragen als u of uw kind iets niet begrijpt.
Een goede voorbereiding zorgt voor minder spanning en onverwachte situaties. Toch kan uw kind zich anders gedragen dan u verwacht of gewend bent. Uw kind kan stil worden, of juist druk, of huilerig. Thuis of tijdens het onderzoek. Geef hier aandacht aan en maak het bespreekbaar. Uw kind voelt zich daardoor gesteund.
Wil je meer weten?
Kijk dan op:
www.stjansdalkids.nl
www.stjansdal.nl
www.jadokterneedokter.nl
www.kindenziekenhuis.nl
Heb je nog vragen?
- Schrijf ze op, dan kun je ze niet vergeten.
- Telefoonnummer van de kinder- en tienerafdeling is: 0341 - 46 36 23.
Informatie voor jongeren vanaf 12 jaar
Een opname in het ziekenhuis kan vervelend zijn. Je krijgt te maken met verschillende artsen, assistenten en verpleegkundigen. Je hoort ook allerlei medische termen. Wij willen je zo goed mogelijk informatie geven over de opname. Lees daarom deze folder goed door. Als je weet wat er gaat gebeuren of hoe de dingen gaan, ben je meestal minder zenuwachtig. Je ouder(s) lezen deze folder ook. Vraag of ze kunnen uitleggen wat je niet snapt.
Ben je ouder dan 12 jaar?
Dan moet de dokter ook aan jou vragen of je het goed vindt wat hij/zij gaat doen. Jij en je ouder(s) moeten allebei toestemming geven voor een behandeling of onderzoek. Als jij en je ouder(s) het niet met elkaar eens zijn, dan zal de arts met jullie in gesprek gaan om te kijken of jullie tot overeenstemming kunnen komen. Als dit niet lukt zal gekeken worden door de arts of de onderzoeken en behandelingen uitgesteld kunnen worden tot na je 16e levensjaar. Wanneer de behandeling of onderzoek niet kan worden uitgesteld, beoordeelt de arts of jij voldoende in staat bent de beslissing zelf te nemen. Dat neemt de arts mee in zijn uiteindelijke besluit. Lees er meer over op www.jadokterneedokter.nl
Ben je 16 jaar of ouder?
Dan beslis je zelf. Alleen jouw toestemming is nodig. De arts mag informatie alleen met jouw toestemming geven aan je ouder(s). Het advies is wel om je ouder(s) te betrekken bij de besluiten die je neemt, omdat een keuze soms moeilijk is en grote gevolgen kan hebben. Lees er meer over op www.jadokterneedokter.nl
Ken jij onze kinderwebsite al?
Kijk op www.stjansdalkids.nl voor filmpjes, foto’s en tips. Zo ga je nog beter voorbereid naar je afspraak.

