In deze folder vindt u informatie over verschillende breuken aan de heup, het verloop van de opname, de operatie en het natraject. Ook komen verwachtingen, risico’s en mogelijke complicaties aan bod. Bij een gebroken heup is een opname in het ziekenhuis en een operatie vrijwel altijd noodzakelijk. In deze folder wordt daarom uitgegaan van een operatie. De operatie en de revalidatie zijn een intensief traject voor u en voor de omgeving. Bij dit soort breuken en de operaties is tijdelijke acute verwardheid (delier) een veel voorkomende complicatie. Daarom is er in deze folder een stuk over acute verwardheid opgenomen.
Algemeen
Gebroken heupen, ofwel heupfracturen, komen jaarlijks veelvuldig voor. Vooral bij oudere mensen na een ongeval, zoals een val. Meestal komt dit doordat uw botten bij het ouder worden brozer zijn geworden. Dit wordt osteoporose genoemd. Omdat het skelet ter hoogte van de heup kwetsbaar is, komen breuken vaak op die plaats voor. Nadat de diagnose heupfractuur is gesteld, vindt een opname plaats op de chirurgische verpleegafdeling. Er vindt een opnamegesprek plaats waarbij het belangrijk is dat de verpleegkundige de juiste informatie krijgt. De verpleegkundige heeft onder andere aandacht voor riscofactoren zoals vallen, acute verwardheid, fysieke beperkingen, voeding en doorliggen. Daarnaast zal de verpleegkundige vragen stellen over een eventuele wens tot een behandelbeperking, zoals een niet-reanimeren wens. Ook stelt zij vragen over de thuissituatie en hoe goed u ter been was voor de opname. Met informatie over de thuissituatie en de mate van mobiliteit kan de verpleegkundige inschatten wat nodig is voor het revalidatietraject na de operatie. Zij zal inschatten of u na de opname terug kunt naar uw thuissituatie of dat een tijdelijke revalidatieplek nodig is. De verpleegkundige heeft hierbij de hulp nodig van u, familie en andere betrokkenen. De behandeling van een heufractuur komt vaak neer op een operatie die u zo snel mogelijk weer op de been moet helpen. Een operatie is vaak noodzakelijk, omdat u anders moeizaam ter been komt en uw algemene conditie dan snel achteruit gaat. Het doel is om u binnen 24 uur te opereren, door omstandigheden kan dit niet mogelijk zijn. Na de operatie kunt u in de meeste gevallen het been weer volledig belasten. Er zijn factoren die kunnen bepalen dat het been, na de operatie, niet belast mag worden. Dat is afhankelijk van de breuk, het soort operatie dat nodig is en de conditie van het bot. Uiteraard speelt ook de lichamelijke en geestelijk conditie van u een belangrijke rol bij de behandeling en het herstel.
De opnameduur is sterk afhankelijk van leeftijd, lichamelijke en geestelijke conditie. We streven er naar om op dag vijf (vier nachten) het ontslag uit het ziekenhuis te realiseren. Het kan gebeuren dat de opnameduur verlengd wordt wanneer een (tijdelijke) opname in een verpleeghuis of revalidatiecentrum nodig is.
Tijdens de opname zijn een aantal disciplines en afdelingen betrokken, waarbij uw hoofdbehandelaar de traumachirurg is. U kunt verder te maken krijgen met de volgende personen, disciplines en afdelingen:
- Spoedeisende Hulp
- Radiologie
- Operatieafdeling
- Geriatrie, waaronder de geriatrisch verpleegkundige en de geriater (medisch specialist voor ouderen)
- Zaalartsen en verpleegkundigen
- Fysiotherapie
- Diëtetiek
- Apothekersassistenten
- De nazorgconsulent (revalidatie) / transferverpleegkundigen (thuiszorg)
Heupfracturen
Het heupgewricht vormt de verbinding tussen het bekken en het bovenbeen. De heup is een kogelgewricht, dat ervoor zorgt dat het been in een aantal verschillende posities gebracht kan worden. Het gewricht bestaat uit de heupkop van het bovenbeen of dijbeen en een heupkom in het bekken.
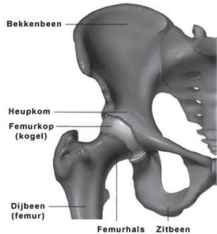
De heupfractuur is een breuk in het bovenbeen, vlakbij het heupgewricht. Er kunnen drie onderscheidingen worden gemaakt van heupfracturen:
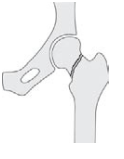
1. Dijbeenhals-breuk (collumfractuur): de fractuur ligt in de hals (het bovenste gedeelte) van het dijbeen, ongeveer 2,5 tot 5 cm van de heup kop. Bij deze breuken is gebleken dat de bloedtoevoer aan de heupkop in het gedrang komt. Door een te lage bloedtoevoer kan de heupkop later zelfs afsterven.
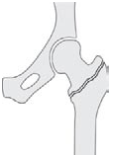
2. Breuk door de verdikking van het dijbeen (pertrochantere fractuur): de fractuur ligt door de verdikking van het dijbeen en naast de hals. Deze breuk is minder stabiel en vraagt meer stabiliteit.
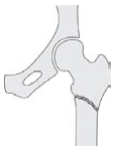
3. Breuk direct onder de verdikking van het dijbeen (subtrochantere fractuur): Deze breuk komt minder vaak voor en ligt onder de verdikking van het dijbeen.
Soorten operatietechnieken
De operatietechniek is onder andere afhankelijk van het soort fractuur. Door middel van osteosyntheses (osteo = bot, syntheses = verbinding) worden botdelen weer aan elkaar gezet. De chirurg bepaalt op basis van verschillende factoren welke operatietechniek het beste is voor u.
Schroeven
Bij een (stabiele) collumfractuur, bij relatief jonge patiënten, gaat de keuze bij voorkeur uit naar het plaatsen van drie schroeven. Met deze techniek wordt de heupkop behouden, waarbij wel het risico bestaat dat de bloedtoevoer naar de heupkop in gedrang komt en de kop afsterft. Deze techniek wordt bij oudere patiënten vaak niet toegepast, omdat een eventuele tweede operatie in combinatie met een uitgebreidere voorgeschiedenis te hoge risico’s met zich mee brengt.
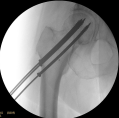
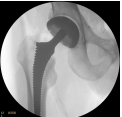
Kop-halsprothese
Bij de oudere patiënt met een collumfractuur wordt vaak gekozen voor een kop-halsprothese. Hierbij wordt de kop verwijderd en een prothese geplaatst. Het nadeel is dat eigen weefsel wordt opgeofferd en dan slijtage kan optreden van de heupkom (welke wel behouden wordt). Het voordeel is dat een tweede operatie niet nodig is, omdat de kans niet meer bestaat dat de heupkop afsterft.
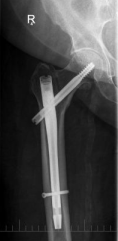
Gamma nail
Een gamma nail (nagel) is een techniek waarbij een grote schroef in de hals van het dijbeen wordt geplaatst, die vast zit aan een pen die in het dijbeen wordt vastgezet. De gammanail wordt gebruikt bij zowel pertrochantaire fracturen als subtrochantaire fracturen.
Dynamische heupschroef
Een enkele keer wordt gekozen voor een dynamische heupschroef (DHS). Dit is een techniek waarbij een grote schroef in de hals van het bijbeen wordt geplaatst en vastzit aan een plaat aan de zijkant van het dijbeen.
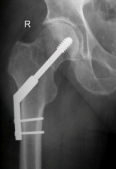
Totale heupprothese
Bij uitzonderlijke gevallen wordt voor een totale heupprothese gekozen. Deze operatie wordt door een orthopedisch chirurg toegepast. U krijgt andere informatie wanneer deze techniek wordt toegepast.
Voorbereiding
Op de spoedeisende hulp wordt u na de foto van de heup op een ziekenhuisbed gelegd, met een anti-doorligmatras. Dit voorkomt doorligplekken. Uw hielen worden vrijgelegd. Wanneer u pijnlijke hielen of stuit heeft, geeft u dit dan aan bij de verpleegkundigen.
Als voorbereiding op de opname is het praktisch om de volgende spullen van thuis mee te laten brengen:
- Eigen medicijnen (voor de eerste 24 uur) en/of actuele lijst met medicatiegebruik.
- Stevig gesloten antislipschoenen (eventueel elastische veters, klittenband en lange schoenlepel en geen openslippers of -sloffen).
- Zowel dag als nachtkleding
- Toiletartikelen\Eigen mobilisatiehulpmiddelen zoals uw rollator
- Indien van toepassing eigen incontinentiemiddelen
Afhankelijk van het tijdstip van de operatie wordt u verzocht nuchter te zijn. Tot twee uur voor de operatie mag u heldere dranken drinken. Indien nodig wordt een infuus ingebracht.
Na telefoon van de operatiekamer wordt u door de verpleegkundige naar de voorbereidingsruimte gebracht op de operatiekamer. Hier vindt een overdracht plaats van de verpleegkundige van de afdeling naar de anesthesieverpleegkundige.
De anesthesist komt voor de operatie bij u langs of ziet u op de operatiekamer. De operatie gebeurt onder plaatselijke verdoving of onder algehele anesthesie (narcose).
Bij een plaatselijke verdoving wordt het onderste deel van het lichaam gevoelloos gemaakt door middel van een ruggenprik. Dit kan eventueel in combinatie met een medicatie om te slapen, zodat u tijdens de operatie niet bij bewustzijn bent.
Ruggenprik
De voordelen:
- Goede pijnstilling tijdens en na de operatie.
- Mogelijk wakker te blijven tijdens de operatie.
- Waarschijnlijk sneller herstel met minder complicaties.
Nadelen:
- Bij minder dan 1 op de 100 patiënten kan een vervelende hoofdpijn optreden, die overigens goed te behandelen is.
- Soms moeite met plassen op de dag van de operatie.
- Het tijdelijk niet kunnen bewegen van de benen.
Algehele anesthesie
Voordelen:
- Van de operatie merkt u niets.
Nadelen:
- In tegenstelling tot de ruggenprik voelt u direct pijn na de het uitwerken van de narcose.
- Groter risico op trombose.
- Grotere kans op misselijkheid en soms tijdelijke concentratieproblemen.
Na de operatie
Na de operatie komt u op de uitslaapkamer. Wanneer u weer goed aanspreekbaar bent en de lichaamsfuncties stabiel zijn, wordt u weer naar de verpleegafdeling gebracht. U heeft alleen een infuus in uw arm. Met uitzondering heeft u ook een blaaskatheter gekregen. Op de afdeling worden observaties en metingen uitgevoerd. U mag het eten weer opbouwen naar uw eigen dieet. Deze dag kunt u uitrusten van de operatie en blijft u in principe in bed liggen.
Na de operatie wordt u meerdere keren gevraagd of u pijn ervaart. Er wordt gevraagd of u de pijn in een cijfer wilt uitdrukken van 0 tot 10, waarbij 0 = geen pijn, 10 = ondragelijk en onhoudbare pijn. ,De dag na de operatie wordt bloedonderzoek verricht en een röntgenfoto gemaakt van de heup. De zaalarts kan u of uw betrokkene meer informatie verstrekken over de operatie, onderzoeken, de verdere medische behandeling en of u op het been mag staan.
In loop van de ochtend komt de fysiotherapie en helpt u de eerste keer uit bed. Indien mogelijk kunt u al een stukje lopen met behulp van een looprekje, rollator of krukken. Oefeningen worden vanaf deze eerste dag langzaam uitgebreid. De oefeningen die de fysiotherapeut adviseert zijn van belang om complicaties te voorkomen. Tussen de oefeningen door zit u veelal in de stoel. Veelvuldig in bed liggen is zeer slecht voor uw spieren en verhoogt de kans op een longontsteking, blaasontsteking en trombose. Geef nogmaals bij de fysiotherapeut aan hoe mobiel u voor de operatie was en welke ‘bijzondere’ handeling u graag wilt oefenen, bijvoorbeeld traplopen. De eerste 48 uur na de operatie laat de verpleegkundige het verband zitten, indien mogelijk. Dit verkleint de kans op een wondinfectie. Daarna wordt indien de wond nog lekt een nieuw verband aangebracht. De wond is meestal operatief gesloten met agraves (nietjes).
Acute verwardheid, informatie voor familie en betrokkenen
Bij patiënten met een heupfractuur bestaat een verhoogd risico op acute verwardheid ofwel een delier (delirium). Het treedt vaak op rond de operatie en geeft soms een vervelende ervaring bij naasten. De patiënt reageert plots ongewoon op aanspreken of een gesprek, weet niet meer wat er gebeurd is, vertoont tekenen van onrust en geagiteerd gedrag, herkent bekende personen niet meer en kan zelfs een beetje agressief zijn. De patiënt heeft geen ziekte inzicht meer, stapt soms zonder reden uit bed en ziet beestjes of hoort geluiden die er niet zien. Een ander moment is de patiënt abnormaal rustig, stilletjes teruggetrokken of ligt zelfs in een diepe slaap, waarbij hij of zij moeilijk wakker te maken is. Het zijn allemaal tekenen van een acuut optredende verwardheid en komt voor bij één op de vier oudere patiënten die in het ziekenhuis worden opgenomen met een gebroken heup. Deze toestand is tijdelijk en meestal van voorbijgaande aard. Om de acute verwardheid te voorkomen of de ernst van de verwardheid te minimaliseren, wordt de afdeling geriatrie ingeschakeld.
Complicaties
Bij iedere operatie bestaat er een kans op complicaties. De complicaties bij patiënten met een heupfractuur zijn hoger dan gemiddeld. Dit komt doordat het veelal gaat om oudere patiënten met een medische voorgeschiedenis en met verminderde algehele lichamelijke en geestelijke conditie. Complicaties waarmee rekening gehouden moet worden zijn:
- Nabloeding
- Wondinfectie
- Longontsteking
- Urinewegontsteking
- Trombose
- Acute verwardheid
- Doorligwonden (decubitusletsel van de huid en onderliggend weefsel).
Ook bestaan er verhoogde risico’s of vallen tijdens de opname.
Het risico op complicaties kunnen verkleind worden door het nemen van voorzorgsmaatregelen en het opvolgen van adviezen. Enkele adviezen zijn:
- Vermijd langdurig in bed liggen. Wissel oefenen en rust af. U kunt beter vaker kort uit bed komen dan een keer lang. Vraag advies aan de fysiotherapie.
- Drink en eet voldoende. Vraag advies aan de voedingsassistent of verpleegkundige.
- Doe oefeningen in bed en op de stoel.
- Neem regelmatig een andere houding aan in bed. Wanneer u ongemak of pijn voelt aan de stuit of hielen, geef dit dat aan bij de verpleegkundige.
(Voorbereiding) ontslag
De opnameduur is sterk afhankelijk van uw specifieke situatie, waarbij u moet denken aan de thuissituatie, mate van mobiliteit voor opname, algehele lichamelijk en geestelijke conditie. Sommige patiënten gaan al na twee nachten naar huis met eventueel thuiszorg, anderen blijven langer en gaan tijdelijk naar een reactiveringsafdeling in een verpleeghuis. Wij streven ernaar om u na vier nachten (dag vijf) met ontslag te laten gaan uit het ziekenhuis. Wanneer dit nodig is, kunt u uiteraard langer blijven. Het is een streven. In overleg met u en betrokkenen wordt besproken wat de beste route is voor ontslag, naar huis of een reactiveringsplek.
Om naar huis te kunnen, moet uw herstel voldoen aan de volgende voorwaarden:
- U kunt zelfstandig en veilig, dan wel met hulpmiddel, lopen, in en uit bed komen en gaan staan en zitten.
- U heeft geen ontstekingsverschijnselen.
- Pijn is ‘onder controle/dragelijk’ met pijnstilling.
Bij het ontslag krijgt u de volgende informatie mee:
- Nazorginstructies
- Poli controle afspraak
- Medicatie (of recept)
- Overdrachten (indien nodig)
- Mondelinge toelichting van deze informatie
Het vervoer naar een andere instelling of terug naar huis gaat in overleg met u of uw naasten en betrokkenen. Indien gewenst kunnen wij een taxi voor u regelen. De kosten zijn voor eigen rekening. Wanneer u vervoerd moet worden met een rolstoeltaxi, is het noodzakelijk dat een eigen rolstoel of een leenrolstoel (van thuiszorgwinkel) op de verpleegafdeling komt voor ontslag.
Ongeveer zes weken vanaf de dag van de operatie, wordt u uitgenodigd op de poli chirurgie voor controle. U wordt gevraagd om 45 minuten tot een uur voor de policontrole een foto te laten maken van de heup. Daarnaast krijgt u, gekoppeld aan deze afspraak, een afspraak op de fractuurpreventie- en osteoporosepoli. Hierbij wordt gekeken naar de oorzaak van de val en hoe een volgende fractuur voorkomen kan worden. Dit door onder andere te screenen op botontkalking.


