Deze folder gaat over verschillende onderzoeken van de baarmoederhals. Voor de leesbaarheid is gekozen om de gynaecoloog en arts als 'hij' aan te duiden. Op de St Jansdal website staat een animatiefilmpje, zie www.stjansdal.nl/colposcopie.
Het uitstrijkje
Er vindt een inwendig onderzoek plaats. Met behulp van een borstel of spatel haalt de gynaecoloog, de huisarts of de assistente van de huisarts cellen van de baarmoedermond af en brengt deze in een potje met vloeistof. De patholoog onderzoekt de cellen onder de microscoop.
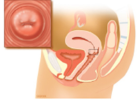
Figuur 1. De baarmoedermond
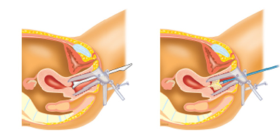
Figuur 2. Het maken van een uitstrijkje met behulp van een spatel of een borstel
Met een uitstrijkje kan de arts nagaan of er afwijkende cellen zijn. Afwijkende cellen kunnen betekenen dat u een voorstadium van baarmoederhalskanker hebt.
Ook kan de arts door middel van het uistrijkje bepalen of u drager bent van hoog risico HPV (Humaan Papilloma Virus).
Bij afwijkingen aan de cellen voorkomt een eenvoudige behandeling, dat later baarmoederhalskanker ontstaat.
Wanneer wordt een uitstrijkje gemaakt?
- Alle vrouwen tussen de dertig en zestig jaar krijgen via het bevolkingsonderzoek eenmaal in de vijf jaar een oproep om bij de huisarts een uitstrijkje te laten maken.
- De gynaecoloog of de huisarts zal vaak een uitstrijkje maken bij klachten over onregelmatige menstruaties, bloederige afscheiding, bloedverlies een jaar na de laatste menstruatie, of bloedverlies tijdens of na seksueel contact.
Soms geeft een uitstrijkje geen duidelijk beeld. Als u menstrueert kunt u het uitstrijkje beter na het stoppen van de menstruatie laten maken. Bent u zwanger of geeft u borstvoeding, dan wordt soms geadviseerd af te wachten tot een half jaar na de bevalling of na het stoppen met de borstvoeding.
Hoe wordt een uitstrijkje gemaakt?
Terwijl u in de beensteunen ligt, brengt de arts of de assistent(e) een spreider (speculum) in de schede en draait een borstel of spatel rond in de baarmoedermond.
De cellen die dan loskomen, worden in een potje met vloeistof gedaan.
Soms bloedt de baarmoedermond iets na het aanraken en heeft u korte tijd wat bloederige afscheiding.
Het onderzoek doet in principe geen pijn. Ziet u er tegenop, vertel dat dan aan de arts.
Wat betekent de uitslag?
De baarmoederhals bevat twee soorten cellen: plaveiselcellen en cilindercellen. Beide soorten moeten in principe in het uitstrijkje aanwezig zijn. De plaveiselcellen bekleden de buitenkant van de baarmoederhals en de schede, de cilindercellen bekleden de binnenkant van de baarmoederhals. Het gebied tussen deze twee soorten cellen heet de overgangszone. Van deze overgangszone neemt de arts de cellen af. Of de overgangszone meer naar binnen of naar buiten zit, hangt af van uw leeftijd en uw cyclus. Ook hormonen hebben hier invloed op.
Vanaf 1 januari 2017 wordt een uitstrijkje dat is afgenomen via het bevolkingsonderzoek eerst onderzocht op aanwezigheid van het humaan papilloma virus (HPV). Als dit virus aanwezig is, beoordeelt men hetzelfde uitstrijkje direct op afwijkende cellen.
Uitstrijkjes die afgenomen zijn op basis van klachten, kijkt men altijd op afwijkende cellen na.
Het uitstrijkje kan ook nagekeken worden op een infectie of een ontsteking door bacteriën of virussen.
Tegenwoordig gebruikt men voor de beoordeling van het uitstrijkje de KOPAC-uitslag. KOPAC is een afkorting van Kwaliteit, Ontsteking, Plaveiselcellen, Andere afwijkingen en Cilindercellen. De samenvatting van de KOPAC uitslag staat in een lijst, opgesteld door Papanicolaou, afgekort tot de “Pap-uitslag”. De KOPAC-uitslag loopt per letter van 0 tot 9, de Pap-uitslag van 1 tot 5. Hoe hoger het cijfer hoe meer afwijkend het uitstrijkje is.
Figuur 3.
De cellen zijn normaal
Een normale uitslag betekent dat alle cellen goed zichtbaar zijn in het uitstrijkje en er normaal uitzien. Een normale uitslag is Pap 1.
Als u meedoet aan het bevolkingsonderzoek kunt u de uitslag krijgen dat er geen HPV gevonden is. Geen HPV in een uitstrijkje geeft meer zekerheid dat er binnen 10-15 jaar geen baarmoederhalskanker ontstaat.
De cellen zijn niet goed te beoordelen
Soms is de uitslag van het uitstrijkje niet goed te beoordelen.
Er zit dan bijvoorbeeld te veel bloed bij de cellen of er zijn te weinig cellen.
De cilindercellen kunnen ontbreken omdat de cilindercellen dieper in de baarmoederhals zitten en niet altijd met de borstel of de spatel kunnen worden afgenomen.
Meestal wordt bij de uitslag beschreven hoe het komt dat het uitstrijkje niet goed te beoordelen was. Soms wordt zo’n uitslag een Pap 0 genoemd.
De cellen zijn afwijkend
Een afwijkende uitslag betekent zeker niet altijd dat er iets ernstigs aan de hand is. Sommige afwijkingen kunnen vanzelf verdwijnen. Als uw uitstrijkje is afgenomen via het bevolkingsonderzoek dan kijkt men deze eerst na op hoog risico HPV. Als het HPV aanwezig is bekijkt men de Pap uitslag. Indien men een Pap 2 of hoger vindt, krijgt u een verwijzing voor de gynaecoloog.
Als men in het uitstrijkje wel HPV vindt, maar geen afwijkende cellen, dan nodigt men u voor de zekerheid 6 maanden later uit voor een controle-uitstrijkje bij de huisarts.
Als er in het uitstrijkje geen HPV wordt gevonden maar er is wel een Pap 2 of Pap 3a dan volgt er ook een controle uitstrijkje na 6 maanden.
Zelfs als u voor vervolgonderzoek naar de gynaecoloog moet, betekent dit zeker niet direct dat er iets ernstigs aan de hand is.

Een afwijkende uitslag
De uitslag is afwijkend bij vijf van de honderd vrouwen die bij het bevolkingsonderzoek een uitstrijkje laten maken, maar zelf geen klachten hebben. Bij kleine afwijkingen hebt u minder dan tien procent kans op een voorstadium van baarmoederhalskanker. Deze kans neemt toe als de afwijkingen groter zijn. Zijn de cellen erg afwijkend, dan hebt u ongeveer negentig procent kans op een voorstadium van baarmoederhalskanker. Ook dan is de kans op baarmoederhalskanker klein. Een voorstadium is goed en eenvoudig te behandelen.
Hoe ontstaan afwijkende cellen?
Afwijkende cellen ontstaan vrijwel altijd door een besmetting met HPV, het humaan papillomavirus. Je kunt je niet beschermen tegen besmetting met dit virus. Er zijn meer dan 100 soorten HPV. Sommigen daarvan geven een verhoogd risico op baarmoederhalskanker. Deze worden het hoog risico humaan papillomavirus (hrHPV) genoemd: hrHPV.
Het virus kan de baarmoederhals besmetten bij seksueel contact. Het virus zit vaak al in de schaamstreek. Naast vaginale seks kan het virus ook door voorwerpen die de vagina ingaan, de baarmoederhals besmetten.
- Bijna iedereen die seksueel actief is, raakt een keer besmet met hrHPV.
- Condooms beschermen wel enigszins maar niet volledig tegen HPV-besmetting.
- U of uw partner merkt het niet als u hrHPV heeft.
- Bij mannen heeft het veel minder vaak gevolgen dan bij vrouwen.
- Bijna altijd ruimt het lichaam hrHPV weer op binnen 2-3 jaar.
- Als er HrHPV wordt gevonden in een uitstrijkje, kunt u het virus dus al langere tijd hebben.
- Er is geen behandeling voor hrHPV. Meestal verdwijnt het virus vanzelf. Behandeling van uw partner met eventueel hrHPV is niet mogelijk.
- hrHPV kan afwijkende cellen van de baarmoederhals geven. Deze kunnen behandeld worden. Daarmee voorkom je dat afwijkende cellen kunnen uitgroeien tot baarmoederhalskanker.
- Hoe afwijkend de cellen zijn in het uitstrijkje, wordt aangegeven in een PAP-uitslag. PAP 1 betekent dat de cellen normaal zijn. Afwijkende uitslagen zijn PAP 2, 3a, 3b, 4 of 5.
- hrHPV is niet erfelijk.
- Vrouwen die roken kunnen het hrHPV-virus minder goed kwijtraken. Als u stopt met roken, is de kans groot dat uw lichaam de afwijkende cellen op de baarmoederhals zonder behandeling weer kan herstellen.
Een afwijkend uitstrijkje: hoe nu verder?
Het hangt af van de uitslag welk advies u krijgt: een nieuw uitstrijkje of verder onderzoek bij de gynaecoloog. Bij dit vervolgonderzoek kijkt de arts met een microscoop naar de baarmoedermond. Dit heet een colposcopie. Bij afwijkingen neemt de arts wat weefsel van de baarmoedermond af: een biopsie. Afhankelijk van de uitslag van het biopt neemt de gynaecoloog in een later stadium zo nodig een groter stuk weg (zie lis-excisie, conisatie). De patholoog beoordeelt deze stukjes weefsel van de baarmoedermond in zijn geheel. Dit in tegenstelling tot het uitstrijkje waarbij alleen de cellen worden beoordeeld.
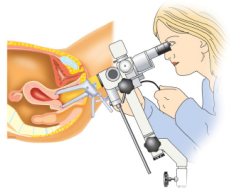
De colposcopie
U ligt in de beensteunen terwijl de gynaecoloog een spreider (speculum) in de schede plaatst.
De microscoop staat voor u, voor de schede.
Om het weefsel beter te kunnen beoordelen maakt de gynaecoloog de baarmoedermond nat met jodium of een azijnoplossing. Dit kan even prikken.
De gynaecoloog onderzoekt met de microscoop de baarmoedermond. Daarbij kijkt de gynaecoloog naar de overgangszone (zie figuur 4) en beoordeelt de plaveiselcellen en de cilindercellen. Soms kunt u zelf meekijken op een scherm.
Ziet u erg tegen het onderzoek op, vertel dat dan aan de gynaecoloog.
Figuur 4.
De biopsie
Ziet de gynaecoloog afwijkingen bij de colposcopie, dan neemt de hij met een kleine tang een of meerdere stukjes weefsel uit het afwijkende gebied. Dat kan even pijn doen. Als u hoest op het moment dat het weefsel wordt afgenomen, voelt u de pijn minder.
Door deze ingreep ontstaat een klein wondje dat bloedt. Meestal is de bloeding heel licht en is een maandverband voldoende. Soms houdt de gynaecoloog een stokje tegen het bloedende gebied om het bloeden te verminderen. U voelt dan wat lichte krampen in de onderbuik. Blijft het wondje dan nog bloeden, dan kunt u of kan de gynaecoloog een tampon in de schede brengen die er thuis weer uit mag.
Het bloedverlies verdwijnt meestal vanzelf binnen enkele dagen. Duurt het langer of is het meer dan een gewone menstruatie, neemt u dan contact op met het ziekenhuis. De patholoog onderzoekt het weefsel onder de microscoop. De uitslag van dat onderzoek komt na ongeveer een tot twee weken.
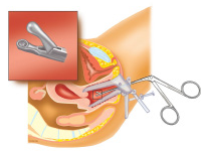
Figuur 5.
Behandelen n.a.v. de CIN indeling
Na de biopsie stuurt de arts het weefsel op voor onderzoek en onderzoekt de patholoog het.
Voor de uitslag van dit onderzoek maakt men gebruik van de CIN-indeling. CIN is een afkorting van Cervicale (van de baarmoederhals) Intra-epitheliale (in de bekledende laag) Neoplasie (nieuw weefsel).
Als het weefsel afwijkend is, gebruikt men ook wel de term dysplasie. Dat betekent dat de opbouw van het weefsel anders is dan normaal.
Bij CIN I heeft het weefsel lichte afwijkingen, lichte dysplasie.
Bij CIN II zijn de afwijkingen wat duidelijker, matige dysplasie.
Bij CIN III zijn er sterkere afwijkingen van de opbouw van het weefsel en is sprake van een voorstadium van baarmoederhalskanker, of ook wel sterke dysplasie.
De vrouwen die een CIN III uitslag krijgen, krijgen niet allemaal baarmoederhalskanker. Maar omdat dit bij sommige vrouwen wel het geval is, heeft behandeling zeker zin.
|
CIN |
Uitslag |
Advies |
|
I |
Licht afwijkende |
Zeer grote kans op verdwijnen |
|
II |
Meer afwijkende |
Grote kans op verdwijnen van de afwijking; niet altijd behandeling nodig |
|
III |
Sterk afwijkende |
Kleine kans op verdwijnen van |
Tabel 2. De CIN-uitslagen en het advies dat daarbij hoort
CIN Uitslag Advies
I Licht afwijkende opbouw van het weefsel Zeer grote kans op verdwijnen van de afwijking;
zelden behandeling nodig.
II Meer afwijkende opbouw van het weefsel Grote kans op verdwijnen van de afwijking; niet
altijd behandeling nodig.
III Sterk afwijkende opbouw van het weefsel Kleine kans op verdwijnen van de afwijking; altijd
advies tot behandeling.
Bij het advies voor de behandeling spelen veel factoren mee.
Hoe ernstig is de afwijking (de CIN-indeling), hoe groot is de afwijking, waar zit de afwijking? De kans bestaat dat het afwijkende plekje al is weggehaald bij de biopsie of de lis-excisie. Verder speelt uw leeftijd mee, of u nog kinderwens heeft en de vraag of u drager bent van het Humaan Papilloma Virus (HPV).
Ook is belangrijk of de overgangszone goed zichtbaar is bij colposcopie en of de afwijkende gebieden goed te overzien zijn bij eventuele latere controles.
Daarnaast geldt: hoe ouder u bent, hoe kleiner de kans dat een afwijking aan de baarmoedermond uit zichzelf verdwijnt. De gynaecoloog geeft dan eerder het advies de afwijking te behandelen.
-
Geen afwijkingen of CIN I
Soms ziet de gynaecoloog bij een biopsie of een lis-excisie geen afwijkingen, of ziet het beeld er bij colposcopie normaal uit. Dan doet de gynaecoloog geen biopsie. Een deel van de afwijkingen in het weefsel verdwijnt vanzelf en de gynaecoloog kan dan adviseren om af te wachten. Er volgt dan een controle uitstrijkje 12 maanden na het onderzoek.
- CIN II
Bij een CIN II afwijking hangt het met name af of u nog kinderwens hebt. Bij kinderwens is het advies om af te wachten en geen ingreep aan de baarmoederhals te doen. Er zal een uitstrijkje gebeuren na 6 maanden. Als u geen kinderwens meer hebt dan zijn 2 opties mogelijk: 6 maanden afwachten danwel een lisexcisie zijn beiden goed. De keuze hangt af van wat uw voorkeur is, samen met de factoren die boven genoemd zijn: zoals uw leeftijd, de grootte van het gebied, enzovoort.
-
CIN III
Bij CIN III bestaat de behandeling uit een lis-excisie of conisatie. Meestal kiest de gynaecoloog voor een lis-excisie. Als de afwijkingen meer aan de binnenkant van de baarmoederhals zitten bij de cilindercellen, doet hij een conisatie.
Mogelijke behandelingen na colposcopie
Blijkt bij colposcopie dat de cellen afwijkend zijn, dan zijn er verschillende mogelijkheden:
• de gynaecoloog vindt afwachten verantwoord
• hij of zij kan een lis-excisie adviseren
• hij of zij kan een conisatie adviseren
De lis-excisie
Soms is het nodig een bolvormig stukje weefsel van de baarmoederhals te nemen.
Dit gebeurt als de baarmoedermond duidelijk afwijkend is of als de overgangszone niet zichtbaar is, terwijl er wel afwijkingen in het uitstrijkje zijn. Ook doet men een lis-excisie als als de uitslag van de biopsie daar aanleiding toe geeft.
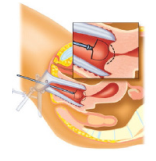
Figuur 6. Lis-excisie: de arts brandt een bolvormig stukje uit de baarmoedermond
Verloop van de lisexcisie:
- De ingreep vindt poliklinisch plaats (u kunt direct na de ingreep weer naar huis).
- U krijgt een plastic plakker op uw been om de stroom te geleiden.
- De gynaecoloog brengt een spreider in.
- De gynaecoloog verdooft uw baarmoedermond. In de verdoving zit ook adrenaline. Hierdoor kan uw hartslag tijdelijk wat sneller zijn.
- De gynaecoloog gebruikt voor het wegnemen (excisie) een dunne metalen lis, die electrisch verhit wordt. Daarmee wordt het afwijkende deel van de baarmoedermond weggenomen. Dit weefsel wordt voor verder onderzoek ingestuurd (pathologisch onderzoek: PA)
- Daarna wordt het wondoppervlak nog "dicht " gebrand om bloedingen te voorkomen.
Van de lisexcisie zelf voelt u meestal niets. Wel geeft het wegbranden soms een onaangenaam geluid of een branderige geur. Soms kan het ook iets warm aanvoelen.
De ingreep kan ook plaatsvinden op de operatiekamer in dagbehandeling onder algehele anaesthesie of een ruggenprik.
Na een lisexcisie kunt u een paar weken licht bloederige afscheiding hebben tot de wond genezen is.
De patholoog onderzoekt het weefsel onder de microscoop. De uitslag van dat onderzoek komt na ongeveer één tot twee weken.
Blijft er na een lisexcisie langere tijd ruim bloedverlies bestaan of krijgt u abnormale afscheiding of hevig bloedverlies (meer dan een gewone menstruatie), neem dan contact op met het ziekenhuis. De kans op (te) ruim bloedverlies is ongeveer vijf procent. Zolang u bloedverlies of bloederige afscheiding hebt, is het verstandig voorzichtig te zijn met seksueel contact, zwemmen en in bad gaan.
Conisatie
Een conisatie lijkt op een lisexcisie. Een kegelvormig stukje weefsel wordt met een mes weggesneden (zie figuur 7).
Voor een conisatie is een dagopname in het ziekenhuis noodzakelijk. Dit gebeurt ook onder algemene narcose of met een ruggenprik.
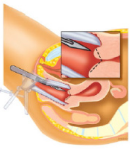
Figuur 7
Na de conisatie plaatst de gynaecoloog soms een tampon in de schede vanwege het bloedverlies. In dat geval krijgt u meestal ook een katheter in de blaas. De tampon en de katheter worden na enkele uren weggehaald. Ook kan de gynaecoloog een soort gaas in de schede brengen dat een eventuele bloeding doet stoppen; dit komt na enkele uren of dagen als een soort bruine prop uit de schede.
Na de conisatie kunt u een week of iets langer nog bloed of bloederige afscheiding verliezen. Dit neemt vanzelf af. Als u langere tijd veel bloed verliest of meer bloed verliest dan bij een gewone menstruatie, neem dan contact op met het ziekenhuis. De kans op (te) ruim bloedverlies is ongeveer vijf procent. Zolang u bloedverlies of bloederige afscheiding hebt, is het verstandig voorzichtig te zijn met seksueel contact, zwemmen en in bad gaan.
Na een conisatie bestaat er een kleine kans op problemen bij het zwanger worden, tijdens de zwangerschap of tijdens de bevalling. U kunt dit met uw gynaecoloog bespreken.
Controles
Als alle uitslagen bekend zijn bespreekt de gynaecoloog met u hoe de controles zullen verlopen. Na een lisexcisie of een conisatie krijgt u het advies een nieuw uitstrijkje te laten maken. Dit uitstrijkje gebeurt bij de gynaecoloog. Afhankelijk van die Pap en HPV uitslag wordt na één of twee jaar opnieuw een uitstrijkje geadviseerd De huisarts kan dit ook doen.
Soms adviseert de gynaecoloog de colposcopie te herhalen na een jaar. Bij negen van de tien vrouwen met een afwijkend uitstrijkje, wordt het uitstrijkje weer normaal. Soms laat het uitstrijkje, ook na behandeling, nog steeds afwijkingen zien. Bij de helft van deze langer bestaande afwijkingen wordt het vanzelf alsnog normaal. Is dat niet het geval en blijft het uitstrijkje afwijkend dan adviseert de gynaecoloog opnieuw colposcopie.
Nog vragen?
Als u nog vragen hebt, kunt u deze altijd bespreken met uw gynaecoloog.
Bronvermelding
De tekst uit deze folder is gebaseerd op informatie die u terug kunt vinden op de website van de NVOG: de Nederlandse Vereniging voor Obstetrie & Gynaecologie.
De tekst is aangepast op de situatie in het St Jansdal. De tekst is geschreven door de gynaecologen in samenwerking met de Voorlichtings-Coördinatoren van het Moeder&Kind Centrum, 2e lijns verloskundigen, O&G-verpleegkundigen en een poli-assistente.


